トップページ > 一般の方へ > 糖尿病ってなに? > 糖尿病に関する統計・調査と社会的な取組み
糖尿病に関する統計・調査と社会的な取組み
更新・確認日:2024年10月24日
掲載日:2019年10月15日

糖尿病がある方の人数は日本のみならず世界的に増えており、国や世界の機関はその対策に尽力しています。
糖尿病がある方がどれだけいてどのような状態にあるか、治療にかかる費用はどれくらいかなどを把握することは、糖尿病の対策を立て、その効果を評価するために重要なことです。
ここでは、糖尿病に関する制度・統計や社会的な課題についてのはなしをします。
目次
糖尿病は国が定める重要疾患のひとつです
日本では糖尿病がある方が増えていることが問題になっています。糖尿病は眼や腎臓、心臓や脳血管など以前から関連があるといわれていた合併症のほか、最近ではがんや歯周病など糖尿病以外のさまざまな病気ともかかわるといわれています。さらに糖尿病性腎症は特に医療費のかかる人工透析の原因になることから、重症化予防が大きな課題と考えられています。(網膜症、大血管症、がん、糖尿病と歯周病の深い関係)
そこで、国は糖尿病を重要疾患のひとつとして位置づけています。
国民の健康を守るために、行政や私たち一人ひとりが健康増進へ向けた努力をしましょうという法律(健康増進法)がありますが、これに基づいた健康日本21(第三次)と呼ばれる「国民の健康の増進の総合的な推進を図るための基本的な方針」の中で、糖尿病は対策を講じるべき疾患として具体的な数値目標(表1:糖尿病の発症予防と重症化予防の徹底に関する目標)を定めています1)。
また、医療法という法律では、各地域で適切な医療体制を整えるために、各都道府県で「医療計画」という指針を作成するように定めています。この「医療計画」を作成する際には、特に重点的に対策を練るべき5疾病5事業(+在宅医療)(表2:5疾病5事業および在宅医療の内容)が指定されており、糖尿病はこの重点項目のひとつです2)。
このような国の方針のもと、国立国際医療研究センターに設立された糖尿病情報センターは糖尿病に関する情報を多くの方へ発信しています。
表1:糖尿病の発症予防と重症化予防の徹底に関する目標
| 項目 | 現状 | 目標 |
| ①糖尿病の合併症(糖尿病腎症)の減少(糖尿病腎症の年間新規透析導入患者数の減少) | 15,271人 |
12,000人 |
| ②治療継続者の増加 | 67.6% |
75% |
| ③血糖コントロール不良者の減少(HbA1c8.0%以上の者の割合の減少) | 男性:1.86% 女性:0.71% |
1.0% |
| ④糖尿病有病者の増加の抑制 | 約1,000万人 |
1000万人 |
| ⑤メタボリックシンドロームの該当者および予備群の減少 | 1,619万人 |
第4期医療費適正化に合わせて設定 |
| ⑥特定健康診査の実施率の向上 | 特定健康診査の実施率56.5% |
第4期医療費適正化に合わせて設定 |
| ⑦特定保健指導の実施率の向上 | 特定保健指導の実施率24.6% |
第4期医療費適正化に合わせて設定 |
(健康日本21(第三次)「国民の健康の増進の総合的な推進を測るための基本的な方針」より、一部改変)
表2:5疾病6事業および在宅医療の内容
| がん、脳卒中、急性心筋梗塞、糖尿病、精神疾患 | |
| 救急医療、災害時における医療、へき地の医療、周産期医療、小児救急医療を含む小児医療(その他都道府県知事が当該都道府県における疾病の発生の状況等に照らして特に必要と認める医療) | |
| 居宅等における医療 |
(厚生労働省:医療計画(第8次)「疾病・事業及び在宅医療に係る医療体制について」より作成)
糖尿病がある方の人数
日本には糖尿病がある方はどれくらいいるの?
糖尿病や糖尿病の予備群の方の人数は、国民健康・栄養調査をもとに推計されています。
平成28年「国民健康・栄養調査」では、糖尿病が強く疑われる者(糖尿病有病者)、糖尿病の可能性を否定できない者(糖尿病予備群)はいずれも約1,000万人(合わせて約2,000万人)でした3)(図1:「糖尿病が強く疑われる者」、「糖尿病の可能性を否定できない者」の割合の年次推移)。糖尿病が強く疑われる者(図中青色)の人口に対する割合は男性16.3%、女性9.3%であり、年齢が高いほど糖尿病有病者の割合が高くなる傾向にあります。また糖尿病有病者の割合は最近20年間で増加傾向にあります3)。
その後、新型コロナウィルス感染症のため調査を実施できない年度がありました。これまでの国民健康・栄養調査のデータをもとに令和1年度の推計値が1,150万人と公表されています4)(図2)。
図1:「糖尿病が強く疑われる者」、「糖尿病の可能性を否定できない者」の割合の年次推移
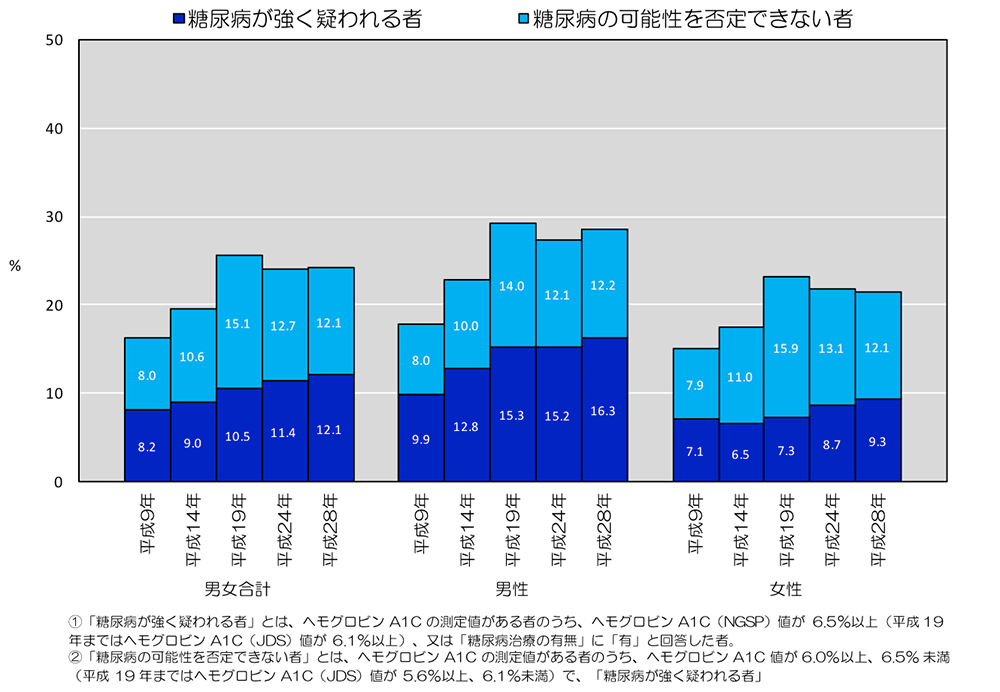
平成28年「国民健康・栄養調査」の結果 結果の概要より引用
(図2)「糖尿病が強く疑われる者」の平成9(1997)年、平成 14(2002) 年、平成 19(2007)年調査に基づく策定時の将来予測(⻘線)と 平成 24(2012)年~令和元(2019)年調査に基づく令和元 (2019)年推計(⾚線)
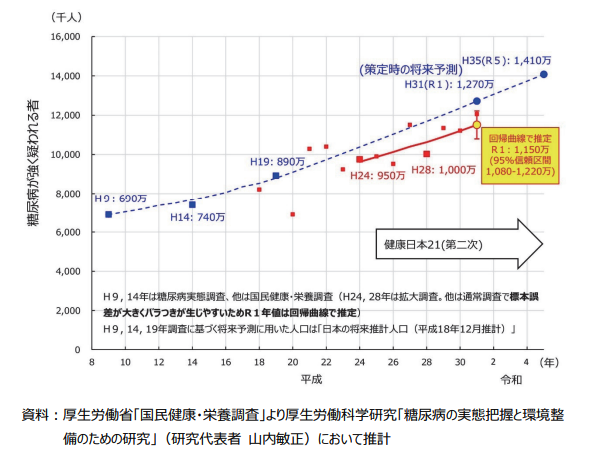
健康日本21(第二次)最終評価報告より引用
正確な人数を把握することの難しさ
糖尿病の患者数については、厚生労働省が実施する「国民健康・栄養調査」で測定される「糖尿病が強く疑われる者」の人数や、「患者調査」という方法で調べられる医療機関において糖尿病で治療を受けた患者数が参考にされています。実際にすべての糖尿病の患者数を数えたわけではなく、一部の集団で求めた患者の割合を国民の総数にあてはめて推計として算出しています。
このような推計には限界があり、必ずしも正確ではない可能性が指摘されています。例えばがんに関しては、全国がん登録といって発生したがん患者を全数登録するシステムが整っており、患者数を正確に数えることが可能です。一方このように数える仕組みを整えるには人件費などがかかりますので、糖尿病を含む多くの疾患では、実際に全患者数を登録することをしていません。そのため、より正確な数を推測するためには、多くの視点から統計をとって比較すること、それぞれの統計の精度向上に努めることが重要と考えられています。
日本の糖尿病診療の課題と取組み
糖尿病がある方の多くは、健康診断で血糖値の異常を指摘される、他の病気で医療機関を受診した際に高血糖を指摘されるなどして、糖尿病と診断されます。また、糖尿病の症状(喉の渇き、多尿、体重減少など)を感じて医療機関を受診し、糖尿病と診断される場合もあるでしょう。糖尿病と診断された方は薬の使用にかかわらず、合併症の予防のために食事療法や運動療法を行い、医療機関の受診を継続することが望ましいとされています。
しかしなかには、検査を受けないまま糖尿病であることに気づいていない方や、診断されたのち治療を開始したにもかかわらず受診を続けられず治療を中断する方もいます。
健康診断を受けましょう
糖尿病の予備群や糖尿病を早期に見つけるためには、定期的な健康診断が大切です。健診を何年も受けずにいると糖尿病になっていることに気づかず、悪化させてしまう場合があります。
そこで、日本では40歳以上74歳までの方が受診できる特定健診(メタボ健診)が実施されており、この検査には糖尿病の検査も含まれています。しかし残念ながら、実際に受診されている方は58%程度といわれています5。利用している保険制度によって健診の実施率は異なりますが、会社に勤めている方の集団では実施率が50~90%と高率である一方、自営業の方・女性・若い方の場合は実施率が2~4割程度と低くなっています5)。該当する年齢の方は、会社や住んでいる自治体からの案内をよく確認し、年に1回は健診を受けましょう。
働きざかりの方ほど受診できていない
平成28年「国民健康・栄養調査」の結果では糖尿病患者の4人に1人は治療を受けていないことがわかっています(図2:「糖尿病が強く疑われる者」における治療の状況)。この中には、糖尿病の状態にあるにもかかわらず診断を受けていない方と、診断を受けたにもかかわらず治療を続けていない方が含まれます。年代別にみると40歳代男性では治療を受けている割合が他の年代よりも低いことから、勤労世代の健診の受診率や治療の継続率を高めることが糖尿病診療の課題といえるでしょう。
図2:「糖尿病が強く疑われる者」における治療の状況
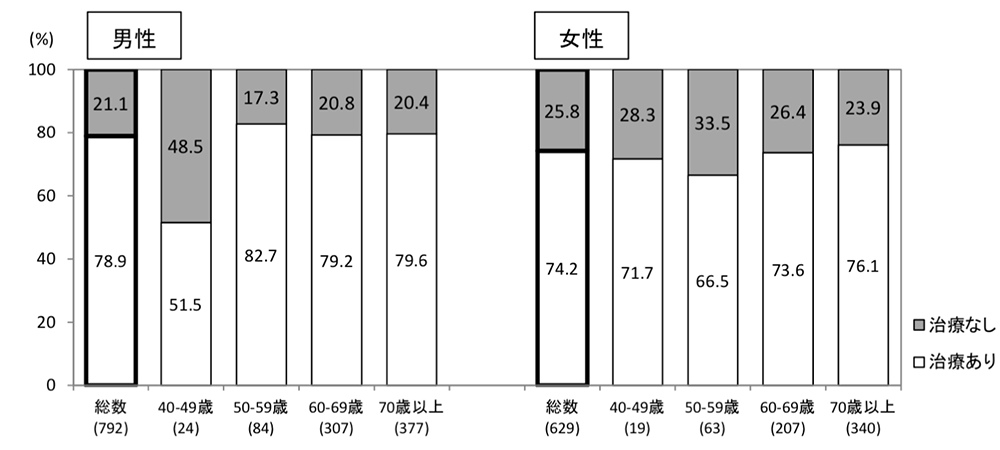 平成28年「国民健康・栄養調査」の結果 結果の概要より引用
平成28年「国民健康・栄養調査」の結果 結果の概要より引用
治療を継続するために
一度受診をした方も、治療を途中で中断してしまう場合があります。
医療機関で糖尿病の治療を受けている方のうち、1年間で約8%が何らかの理由で糖尿病治療を中断していると推計されており6)、治療の継続が課題になっています。
受診を中断してしまうと血糖値の検査や治療上のアドバイスを受ける機会を逃してしまうだけでなく、糖尿病の合併症に早期に気づき、治療を開始することが難しくなることもあります。その方の病状や事情にもよりますが、一般的には2週間から3ヵ月ごとの受診が勧められます。仕事などの都合で平日の受診や頻繁な受診が難しい場合もあるでしょう。適切な受診間隔や治療計画とあわせて自分の状況についても医師・医療スタッフとよく相談し、受診を中断しないようにしましょう。
また、糖尿病がある方が治療を継続するためには、病院で行われる治療や自分の心がけだけではなく、糖尿病がある方々を支える社会の仕組みも重要です。
厚生労働省は「事業場における治療と職業生活の両立支援のためのガイドライン」を公表し、事業所において労働者が糖尿病の治療と仕事を両立できる体制の構築を勧めています。経済的・心理的な支援に加え、仕事・家庭と治療との両立など糖尿病がある方が治療を続けられる環境の整備を社会全体で考えていく試みが大切です。
働く方の糖尿病治療の工夫については、働く世代と糖尿病をご覧ください。
引用文献
1)厚生労働省:健康日本21(第三次)「国民の健康の増進の総合的な推進を図るための基本的な方針」
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/kenkou/kenkounippon21_00006.html
(最終閲覧日:2024年10月24日)
2)厚生労働省:医療計画(第8次)「疾病・事業及び在宅医療に係る医療体制について」
https://www.mhlw.go.jp/content/001103126.pdf
(最終閲覧日:2024年10月24日)
3)厚生労働省:平成28年「国民健康・栄養調査」の結果
https://www.mhlw.go.jp/stf/houdou/0000177189.html
(最終閲覧日:2024年10月24日)
4)厚生労働省:健康日本21(第二次)最終結果報告 第3章(Ⅰ~Ⅱ4)
https://www.mhlw.go.jp/content/000998860.pdf
(最終閲覧日:2024年10月24日)
5)厚生労働省:2022年度 特定健康診査・特定保健指導の実施状況(概要)
https://www.mhlw.go.jp/content/12400000/001255672.pdf
(最終閲覧日:2024年10月24日)
6)「糖尿病受診中断対策包括ガイド」作成ワーキンググループ:糖尿病受診中断対策包括ガイド.厚生労働科学研究「患者データベースに基づく糖尿病の新規合併症マーカーの探索と均てん化に関する研究-合併症予防と受診中断抑止の視点から」(H25-循環器等(生習)-一般-016)
http://human-data.or.jp/wp/wp-content/uploads/2018/07/dm_jushinchudan_guide43_e.pdf
(最終閲覧日:2024年10月24日)
参考文献
- 厚生労働省:事業場における治療と職業生活の両立支援のためのガイドライン
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000115267.html
(最終閲覧日:2024年10月24日)