網膜症
2018年1月17日掲載

ここでは、糖尿病の慢性合併症のひとつである、網膜症についてお話します。
目次
眼の中にある網膜という部分で起きる細小血管症が糖尿病網膜症です。網膜症が悪くなると、最悪の場合、眼底出血や網膜剥離を伴って失明に至る場合もあります。網膜症を悪くしないためには、主には日頃の血糖コントロールが重要です。その一方で、どんなに血糖コントロールが悪くても、早い段階で網膜症を見つけておけばレーザー治療などで大きな出血を予防できる場合があります。糖尿病の患者さんは、目の見え方などが正常と思っても、1年に1回は眼科受診をするようにしましょう。糖尿病網膜症とは
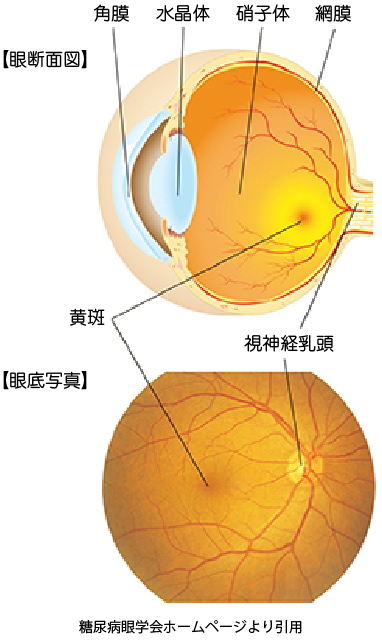
眼の中にある網膜には、光を電気信号に変える神経細胞があり、水晶体・硝子体を経て入ってきた光の情報(つまり、目が見ている物・景色の視覚情報)を脳に送る重要な役割を担っています。網膜にはとても細い血管(毛細血管)が広がっていて、それらの血管が神経細胞に酸素や栄養を配っています。糖尿病で血糖コントロールが悪い状態が続くと細い血管が特に悪くなって問題が起こりますが(細小血管症)、糖尿病で血糖コントロールが悪い状態が長引くと、網膜にも例外でなく血管障害が起こります。これが糖尿病網膜症です。
ひどくなると網膜出血や網膜剥離などが起こって視力が低下したり失明したりすることがあります。実際に、糖尿病網膜症は、日本における失明の3番目に多い原因と言われています(1番多いのは緑内障)。一方で、最近では糖尿病の患者において重症の網膜症を合併している患者の割合が減少傾向にあるという報告もあり、昔と比べて今の糖尿病患者さんの管理では血糖や血圧のコントロールが改善したことや、網膜症の検査を受けて早期治療を行うようになったことが理由と考えられます。
糖尿病網膜症の重症度を分類する方法はいくつかありますが、日本では改変Davis分類と呼ばれる以下の分類がよく使われています。
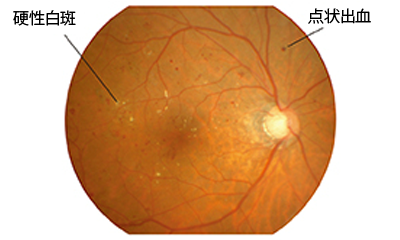
① 単純網膜症
網膜にある毛細血管が高血糖のためにもろくなります。その結果、毛細血管が瘤のようになったり、毛細血管から血液が漏れたり、漏れ出た血液中のたんぱく質や脂質の成分が網膜に沈着したりします。
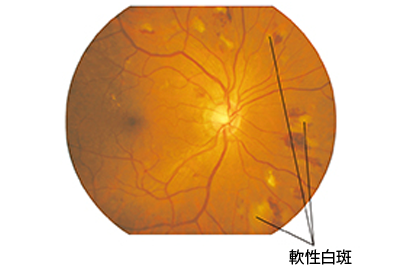
② 増殖前網膜症
毛細血管の障害がさらに進むと毛細血管が閉塞して、網膜の中に酸素や栄養が行き渡らない部分ができます。その近くにある細小血管は拡張、蛇行などの異常を示し、神経も血が足りないためにむくんでしまいます。
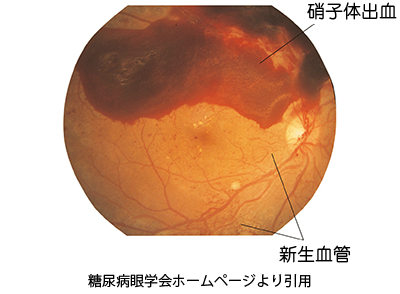
③ 増殖網膜症
毛細血管が閉塞して足りなくなった酸素を補うために、網膜から新生血管ができます。新生血管はもろくて簡単に壊れてしまうため大きな出血を硝子体中に起こしてしまいます(硝子体出血)。新生血管の周りに増殖膜と呼ばれる組織ができ、それが網膜を引っ張って網膜剥離を起こすことがあります。硝子体出血や網膜剥離は、視力低下や失明の原因となります。
そのほかに、物を見る上で最も重要な、網膜の中の黄斑という部分にむくみが起きることがあり、これを糖尿病黄斑浮腫と呼びます。糖尿病黄斑浮腫は網膜症のどの段階でも起こる可能性があり、網膜症の状態や硝子体出血、網膜剥離の有無に関わらず、糖尿病黄斑浮腫があるだけで視力低下が起きる原因となります。
糖尿病網膜症の検査
 視力低下などの自覚症状は、網膜症が重症になるまで出てこないと言われています。そのため、糖尿病の患者さんは、網膜症の診断を受けていない場合であっても、年に1回は眼科を受診して網膜症の検査を受けることが推奨されています。これは、早く網膜症を見つけて適切な治療を行うことで、視力低下や失明が起きるのを防ぐ意味があります。
視力低下などの自覚症状は、網膜症が重症になるまで出てこないと言われています。そのため、糖尿病の患者さんは、網膜症の診断を受けていない場合であっても、年に1回は眼科を受診して網膜症の検査を受けることが推奨されています。これは、早く網膜症を見つけて適切な治療を行うことで、視力低下や失明が起きるのを防ぐ意味があります。
「糖尿病眼手帳」は、日本糖尿病眼学会が内科医と眼科医の連携を促進するために作成したツールです。「糖尿病連携手帳」にも、糖尿病網膜症の記入する欄があります。どちらも糖尿病網膜症の状態を共有する上で便利ですので、糖尿病を診療する医師と眼科医が違う医療機関にいる場合などは、医師と相談して使用するとよいでしょう。
眼科を受診すると、以下のような検査を行います:

- 屈折検査(視力検査)
- 眼圧測定
- 細隙灯顕微鏡検査(スリットランプ検査)
- 眼底検査
➢ 直像鏡検査
➢ 倒像鏡検査
➢ 眼底撮影検査
➢ 蛍光眼底造影 - 光干渉断層計(OCT)
眼底検査で網膜の観察を行い、網膜症の診断を行います。眼底の観察で網膜症が疑われる場合には蛍光眼底撮影を行います。この検査では網膜・脈絡膜の循環動態(眼底の血管に細いところや詰まったところがないか)や、血管から造影剤が漏れ出ないか(もろくなった血管が破れたりしていないか)などを確認します。光干渉断層計では、糖尿病による視力低下のもう1つの原因である糖尿病黄斑浮腫の診断を行います。
糖尿病網膜症の発症予防と重症化予防
適切な治療を行うことで、糖尿病網膜症になることを予防することができ、また、一旦発症したとしても重症化するのを予防することができます(単純網膜症の場合は、改善する可能性もあります)。どのような治療がそれぞれの予防につながるか、みていきましょう。
① 糖尿病の発症予防
糖尿病にならなければそもそも糖尿病網膜症にはなりません。また、糖尿病になってからの期間が長ければ長いほど、糖尿病網膜症になりやすいとされています。つまり、同じ70歳の糖尿病患者さんでも、40歳のときに診断された人と69歳のときに診断された人における網膜症のあるリスクは異なり、前者の方が高いです。
(2型糖尿病にならないためにはどうしたらいいの?)
② 血糖コントロール
血糖コントロールが悪い人の方が、網膜症の発症や重症化が多いと言われています。また、臨床研究の中で、血糖を積極的に下げる介入を行なったグループの方が、緩やかな血糖コントロールを行なった群に比較して、糖尿病網膜症の発症率が低いという結果がでています。
一方で、急激に血糖を降下させると一時的に糖尿病網膜症が悪化する可能性があると言われており、既に網膜症を発症している場合には注意が必要です。
③ 血圧コントロール
高血圧単独でも網膜に病変を起こすことがあります(高血圧性網膜症)。その上、高血圧は糖尿病網膜症を悪化させるとも言われており、適切な降圧は網膜症の新しい発症と重症化を予防します。特に、アンジオテンシン変換酵素阻害薬(ACE阻害薬)とアンジオテンシンⅡ受容体拮抗薬(ARB)と呼ばれる降圧薬は、網膜症の発症を抑える効果が高いと言われています。
④ 糖尿病腎症の発症予防
糖尿病腎症で起こる微量アルブミン尿も網膜症を進行させる因子と考えられており、これも血糖・血圧コントロール(特にACE阻害薬またはARBの使用)などで予防・改善することが可能です。
⑤ 脂質代謝異常の治療
複数の臨床試験において、フィブラート系と呼ばれる中性脂肪を下げる薬に網膜症の重症化を抑える効果があると言われています。

上に挙げた治療は、いずれも糖尿病網膜症の発症または重症化を抑えるという観点からは推奨される治療ですが、個々の患者さんにおいては、より複合的な観点からこれらの治療を行うか決めます。
例えば、血糖を下げるほど糖尿病網膜症が発症するリスクは下がりますが、一方で厳格な目標値まで血糖を下げるためにインスリンを使う必要があるとすれば、手間や費用もかかるだけでなく、低血糖を起こすリスクは上がります。どちらのほうが本人にとってよい治療かは、患者さんの年齢や低血糖が起きるリスクなどを考えた上で、本人と主治医が相談して決める必要があります。
分からないことがありましたら、主治医の先生と一度相談するとよいでしょう。
糖尿病網膜症の治療
増殖前網膜症や増殖網膜症、糖尿病黄斑浮腫になった場合には、網膜症が更に悪化しないように眼に対する治療が検討されます。
● 網膜症光凝固(レーザー治療)
網膜出血は、網膜に脆弱な新生血管ができることで起こります。レーザー治療を行うことで、新生血管ができるのを予防したり、すでにできた新生血管を固めたりことができます。
● 硝子体手術
増殖網膜症で硝子体出血がある場合や、網膜剥離が起きている場合の治療です。
● 硝子体内注入
ステロイドや抗VEGF抗体と呼ばれる薬剤を硝子体に注入する薬物療法です。糖尿病黄斑浮腫に保険適応があり、また新生血管の出現を抑える効果もあると言われています。効果は一時的であるため、定期的に繰り返す必要があります。
参考文献
- 日本糖尿病学会 編・著 糖尿病専門医研修ガイドブック 改訂第8版 診断と治療社 2020
- 前川聡 編. 糖尿病網膜症のすべて(ヴィジュアル 糖尿病臨床のすべて) 中山書店 2012
- 日本糖尿病眼学会ホームページ(外部サイトにリンクします)