トップページ > 一般の方へ > 薬のはなし > 血糖値を下げる注射薬
血糖値を下げる注射薬
2016年8月1日掲載2021年1月21日改定版掲載

血糖値を下げる薬には、飲み薬(経口薬)と、注射薬があります。
ここでは、血糖値を下げる注射薬について詳しく説明します。
血糖値を下げる薬については、
もご参照ください。
目次
血糖値を下げる注射薬の種類
注射薬には、大きく分類してGLP-1(ジーエルピーワン)受容体作動薬と、インスリン製剤の2種類があります。両方とも注射薬ですが、GLP-1受容体作動薬はからだからインスリンを出しやすくする作用があるのに対し、インスリン製剤はインスリンそのものを補充します。
それぞれの種類の注射薬について、詳しくみていきましょう。
本サイトでは薬についてのすべての情報が記載されているわけではありません。
使用中の薬についての詳細は、主治医、薬剤師、医療スタッフに確認しましょう。糖尿病以外にも病気がある方、妊娠中の方は特に注意が必要です。使用中の薬に対する不安、不明な点がある場合であっても自己判断で中止せず、まずはご相談ください。
また、薬についての詳しい情報を知りたい方は、「患者向医薬品ガイド」(独立行政法人 医薬品医療機器総合機構)(外部にリンクします)もご参照ください。
GLP-1(ジーエルピーワン)受容体作動薬
GLP−1受容体作動薬は、主に膵臓に作用してインスリンの分泌を促す作用を持つ2型糖尿病の注射薬です。
「GLP-1」は、インクレチンというホルモンのひとつで、食事摂取などが刺激となり、消化管から分泌されるホルモンです。
GLP-1は体の中のGLP-1受容体に作用し、
- 膵臓からインスリンの分泌を促す
- 膵臓のグルカゴン注)というホルモンを抑え、血糖値を上がりにくくする
- 胃や消化管の動きを遅くし、ゆっくりと消化させる
- 脳に働きかけ、食欲を抑える
注)グルカゴンは膵臓から分泌されるホルモンのひとつで、血糖値を上昇させる作用があります。
という働きで血糖コントロールを良くします。
一方で、GLP-1はからだの中でDPP-4(ディーピーピーフォー)という酵素によって短時間で分解されるため、その作用は直ぐに消えてしまいます。
注射薬のGLP-1受容体作動薬はDPP-4に分解されにくく、GLP-1受容体を刺激し血糖値を下げます。また、この作用は血糖値が高いときだけに働くので、GLP−1受容体作動薬を単独で使用した場合は低血糖の副作用が生じる心配が少ないとされています。一方で、インスリンやSU薬と併用した場合には低血糖のリスクがあるため、注意が必要です。
| 一般名 (商品名) |
1日1回もしくは1日2回注射の製剤 1日1回注射する製剤:リラグルチド(ビクトーザ)、リキシセナチド(リキスミア)1日2回注射する製剤:エキセナチド(バイエッタ) 1週間に1回注射の製剤 持続性エキセナチド注射剤(ビデュリオン)、デュラグルチド(トルリシティ)、セマグルチド(オゼンピック) |
| 作用 | 血糖値が高いときにインスリン分泌を促し、グルカゴン濃度を低下させ、血糖値を下げます。また、胃・腸管での食べ物の移動が遅くなり、消化のスピードが遅くなる、食欲を抑える作用などがあります。 |
| 副作用 | 下痢、便秘、嘔気など |
| 特徴 | 血糖値に応じて作用するため、膵臓のβ細胞への負担が少ない薬です。体重を減らす作用があります。単独の使用では低血糖の可能性が低い注射薬です。 |
インスリン製剤はどんな人に使うの?
インスリン製剤は、インスリンそのものを外から補う注射薬です。
まず、インスリン製剤はどのような方に用いられるかを説明します。
自分の膵臓から必要なインスリンを十分に出せない方は、インスリン製剤で外から補う必要があり、1)インスリン製剤による治療(インスリン治療)が必須な場合と、2)インスリン治療があったほうが望ましい場合があります(血糖値が下がるしくみ)。
| 1)インスリン治療が必須な場合 |
|
| 2)インスリン治療が望ましい場合 |
|
インスリン製剤の種類
インスリン製剤には、大きく6つの種類に分けられます。
表1:インスリン製剤の血液中での作用の仕方
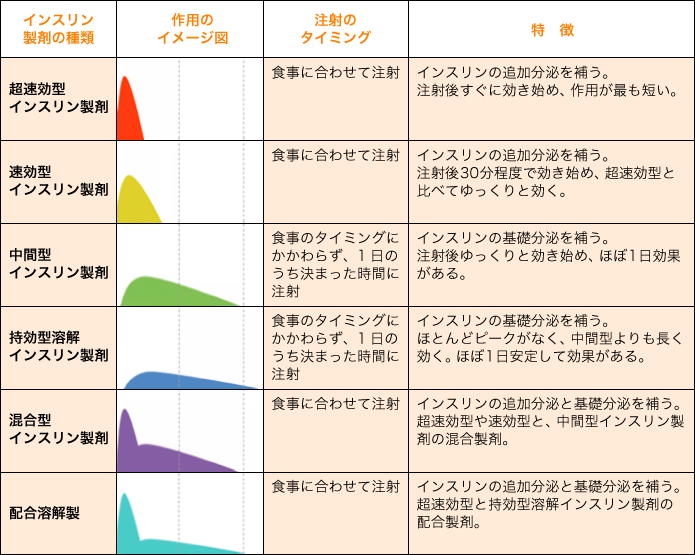
次に、それぞれのインスリン製剤の種類について説明します。
超速効型インスリン製剤
2020年に特に作用発現が早い超即効型インスリン製剤が販売開始となりました。
下の表では、作用が特に早い製剤と、従来の製剤を分けて解説しています。
| 一般名(商品名) | インスリン アスパルト(フィアスプ)、インスリン リスプロ(ルムジェブ) |
| 作用 | インスリンの追加分泌を補う製剤です。食後の血糖値の上昇を抑えて食後高血糖を改善します。 |
| 注射のタイミング | 食事の直前(2分前)、もしくは食事開始後20分以内に注射します。 |
| 効果が出るまでの時間 | 注射してから10分未満と早い |
| 作用が持続する時間 | 3~4時間と短い |
| その他 | 注射をする場合、食事をきちんととらないと低血糖になるため、注意が必要です。また、注射のタイミングは医師に確認をしてください。 |
| 一般名(商品名) | インスリン アスパルト(ノボラピッド)、インスリン リスプロ(ヒューマログ、インスリン リスプロBS)、インスリン グルリジン(アピドラ) |
| 作用 | インスリンの追加分泌を補う製剤です。食後の血糖値の上昇を抑えて食後高血糖を改善します。 |
| 注射のタイミング | 食事の直前に注射します。 |
| 効果が出るまでの時間 | 注射してから10~20分と早い |
| 作用が持続する時間 | 3~5時間と短い |
| その他 | 注射後すぐに食事をとらないと低血糖になるため、注意が必要です。 |
速効型インスリン製剤
| 一般名(商品名) | 生合成ヒト中性インスリン(ノボリンR)、ヒトインスリン(ヒューマリンR) |
| 作用 | インスリンの追加分泌を補う製剤です。食後の血糖値の上昇を抑制して食後高血糖を改善します。 |
| 注射のタイミング | 食事の約30分前に注射します。 |
| 効果が出るまでの時間 | 注射してから30分~1時間 |
| 作用が持続する時間 | 5~8時間 |
| その他 | 注射後約30分に食事をとらないと低血糖になるため、注意が必要です。 |
中間型インスリン製剤
| 一般名(商品名) | 生合成ヒトイソフェンインスリン(ノボリンN)、ヒトイソフェンインスリン(ヒューマリンN)、中間型インスロンリスプロ(ヒューマログN) |
| 作用 | インスリンの基礎分泌を補う製剤です。空腹時血糖の上昇を抑制します。 |
| 注射のタイミング | 1日のうちの決めた時間に注射します。 |
| 効果が出るまでの時間 | 注射してから30分~3時間 |
| 作用が持続する時間 | 18~24時間 |
| その他 | 成分が沈殿している懸濁(けんだく)製剤なので、よく振ってから使用します。 |
持効型溶解インスリン製剤
| 一般名(商品名) | インスリン デテミル(レベミル)、インスリン グラルギン(ランタス、ランタスXR、インスリン グラルギンBS)、インスリン デグルデク(トレシーバ) |
| 作用 | インスリンの基礎分泌を補う製剤です。空腹時血糖の上昇を抑えて、1日の血糖値を全体的に下げる働きがあります。 |
| 注射のタイミング | 1日のうちの決めた時間に注射します。 |
| 効果が出るまでの時間 | 1~2時間 |
| 作用が持続する時間 | ほぼ1日にわたります。 |
混合型インスリン製剤(中間型との混合)
| 一般名(商品名) | (例)二相性プロタミン結晶性インスリン アスパルト(ノボラピッド30ミックス注)、インスリン リスプロ混合製剤-25(ヒューマログミックス25注)、ヒト二相性イソフェンインスリン(ヒューマリン3/7)注 など |
| 作用 | インスリンの基礎分泌、追加分泌を同時に補えるように作られた製剤です。超速効型や速効型といった短く作用するインスリンと、長く作用する中間型インスリンを、あらかじめ決まった割合で混合してあります。混合製剤の種類によって、短く作用するインスリンと長く作用するインスリンの配合割合が異なります。 |
| 注射のタイミング | 指定された食事の前に注射します。混合されている追加分泌を補うインスリンの種類(超速効型または速効型)によって、食直前に注射するか、食事の30分前に注射するかが異なります。 |
| 効果が出るまでの時間 | 効果の発現は超速効型/速効型インスリン製剤と、中間型インスリン製剤のそれぞれの作用時間にみられます。 |
| 作用が持続する時間 | 追加インスリンの作用時間としては、混合されている超速効型または速効型インスリン製剤の作用時間と同じです。 基礎インスリンの作用時間としては、中間型インスリン製剤とほぼ同じになります。 |
| その他 | 成分が沈殿している懸濁(けんだく)製剤です。懸濁製剤の場合はよく振ってから使用します。 |
配合持効溶解製剤(持効型との混合)
| 一般名(商品名) | インスリン デグルデク/インスリン アスパルト配合剤(ライゾデグ配合注) |
| 作用 | インスリンの基礎分泌、追加分泌を同時に補えるように作られた製剤です。 持効型インスリン製剤であるデグルデグと、超速効型インスリン製剤であるアスパルトを7:3の割合で含有した製剤です。 |
| 注射のタイミング | 指定された食事の直前に注射します。 |
| 効果が出るまでの時間 | 効果の発現は超速効型インスリン製剤と、持効型インスリン製剤のそれぞれの作用時間にみられます。 |
| 作用が持続する時間 | 追加インスリンの作用時間としては、混合されている超速効型の作用時間と同じです。 基礎インスリンの作用時間としては、持効型インスリン製剤とほぼ同じになります。 |
| その他 | 従来の混合型インスリン製剤と異なり、無色透明で、注射前の混濁操作が不要です。 |
インスリン治療の実際
インスリン治療では、その方がご自身で分泌できるインスリンの量や血糖値の状態、からだの状態などに合わせて、使用する製剤や回数、量(単位数)を決めます。実際には、血液や尿検査でインスリン分泌の度合いを測定するほかに、年齢や体型、糖尿病の診断に至った経緯、血糖値の推移、投薬に対する反応などをみながら少しずつ調整を行います。インスリン製剤の投与方法には、いくつかの種類があります。
(1)強化インスリン療法
インスリン注射を1日に複数回行い、基礎インスリン分泌と追加インスリン分泌の両方を補います。
基礎インスリンを補うためには、持効型や中間型インスリンを使います。また、追加分泌を補うためには速効型や超速効型インスリンを使用します。インスリン注射と合わせて血糖自己測定を行い、インスリン単位数の調整を行います。低血糖への対応を知り、実行できることが大切です。
(2)その他のインスリン療法
飲み薬だけでは血糖のコントロールが難しい方に行います。
インスリンの基礎分泌は比較的保たれていているものの、食後の血糖値が高い方に対しては、食事前に速効型や超速効型インスリンを使います。一方で、基礎インスリン分泌が不足している方では、飲み薬に加えて持効型や中間型インスリンを使用します。他にも、1日2~3回の混合型インスリン製剤の使用などいくつかの選択肢があります。糖尿病の状態とライフスタイルに応じて実施可能な方法を主治医と相談しましょう。
(3)持続皮下インスリン注入療法(CSII:シーエスアイアイ)
持続皮下インスリン注入療法(CSII)は、携帯型インスリン注入ポンプを用いて、インスリンを皮下に持続的に注入する治療法です。食事ごとの追加インスリンは、ボタン操作で単位(インスリンの量)を設定し注入します。
従来のインスリン療法で血糖コントロールが難しい場合や、低血糖が多い場合、血糖コントロールをよりよくしたい場合、あるいは生活の自由度を高めたい場合などに有効と考えられます。
複数回のインスリン注射でも血糖コントロールが不安定な糖尿病の方や、手術を控えていたり、妊娠中などで厳格な血糖コントロールが必要となる方などが適応となります。必ずしも1型糖尿病の方だけが対象になる治療法ではありませんが、より詳しくCSIIのことを知りたい方は、「持続皮下インスリン注入療法」をご参照ください。
血糖値を下げる薬を使う場合は、低血糖になる可能性があります。低血糖についてよく知り、また、いざというときの対応ができることがとても大切になります。詳しくは「低血糖」、「血糖自己測定」をご参照ください。
注射薬の配合剤
インスリン製剤とGLP-1受容体作動薬を混合した注射薬も、治療薬のひとつとして使用されています。インスリン製剤、GLP-1受容体作動薬の効果と副作用がみられます。
| 一般名(商品名) | インスリン デグルデク/リラグルチド(ゾルトファイ配合注)、インスリン グラルギン/リキシセナチド(ソリクア配合注) |
| 作用 | 持効溶解型インスリン製剤とGLP-1受容体作動薬が含有された製剤です。使用単位はドーズです。ゾルトファイは1ドーズあたり1単位のインスリン デグルデクと0.036mgのリラグリチドが含まれ、ソリクアは1ドーズあたり1単位のインスリン グラルギンとリキシセナチド1μgが含まれています。それぞれの成分が相補的に作用し空腹時、食後の血糖値を低下させます。 |
| 副作用 | 低血糖、下痢、便秘、嘔気など |
| 注射のタイミング | 1日のうちの決められた時間に注射します。 |
| 効果が出るまでの時間 | 効果の発現は持効型インスリン製剤とGLP−1受容体作動薬のそれぞれの作用時間にみられます。 |
| 作用が持続する時間 | ほぼ1日にわたります。 |
注射薬の使用方法
使用している注射製剤によって使用方法が異なります。
詳しくは、主治医、薬剤師、医療スタッフの指導を受けてください。
表2:注射製剤の使用方法(ペン型のプレフィルド製剤の場合)
| ステップ | 方 法 |
| 1 |
  注射製剤、注射針、消毒綿、針捨て容器 |
| 2 |
|
| 3 |
|
| 4 |
|
| 5 |
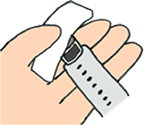
 |
| 6 |
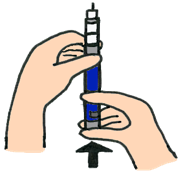
|
| 7 |
|
| 8 |
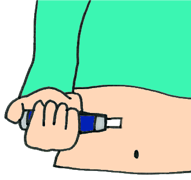

|
| 9 |
|
注射製剤の保管の方法
- 使用中の注射製剤は、直射日光を避けた涼しい室温で保管します。
- 未開封の注射製剤は、冷蔵庫の凍らない場所(ドアポケットなど)で保管します。
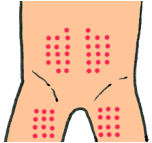
注射の部位
血糖値を下げる注射薬は、皮下に注射します。
注射によい部位は、お腹、上腕の外側、おしり、太ももなどがあります。
部位によって、薬が効いてくるまでにかかる時間が異なります。
吸収の速さは、お腹→上腕→おしり→太ももの順になります。
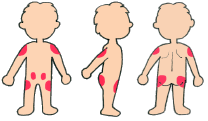
また、同じ箇所にばかり注射を続けると、その部分の脂肪が変化して固くなる症状(リポジストロフィー)がおこります。固くなった部分は薬をうまく吸収できなくなるので、期待している効果が得られなくなります。注射するところは、同じ部位の中でも毎回少しずつずらしましょう。
低血糖の対策をしましょう
注射薬の中でも、特にインスリン製剤を使用している方は低血糖に注意が必要です。GLP-1受容体作動薬を使用している方でも、低血糖になりやすい内服薬を一緒に飲んでいる方は注意が必要ですので、低血糖の症状やいざというときの対処方法を知っておきましょう。詳しくは「低血糖」をご参照ください。
参考文献
- 日本糖尿病学会 編著:糖尿病治療ガイド2020-2021. 文光堂, 2020
- 独立行政法人 医薬品医療機器総合機構:患者向医薬品ガイド(外部にリンクします)
