トップページ > 一般の方へ > 1型糖尿病 > 1型糖尿病の治療について
1型糖尿病の治療について
2016年5月9日掲載改訂:2022年1月14日

ここでは、1型糖尿病の治療についてお伝えします。
「1型糖尿病ってどんな病気?」「1型糖尿病と付き合っていく」も合わせてご覧ください。
目次
1型糖尿病の薬物療法:インスリン治療
1型糖尿病はインスリン分泌不足(「インスリンが十分に働かない」ってどういうこと?)が原因のため、外からインスリンを補充することが絶対必要です。前の項で述べた緩徐進行1型糖尿病という種類以外の1型糖尿病の方は、インスリン治療を中断すると生命にかかわります。インスリンをからだの中に取り入れる方法は、日本では今のところ注射薬のインスリンしかありません。海外では吸入インスリンが承認されています。また、経口インスリンや経皮パッチも研究されており、将来的に使用可能になるかもしれません。インスリンの種類や量、打つタイミングなどは、一人一人異なります。主治医と良く相談しましょう。血糖値を下げる薬・インスリン注射も合わせてこ覧ください。
強化インスリン療法とは
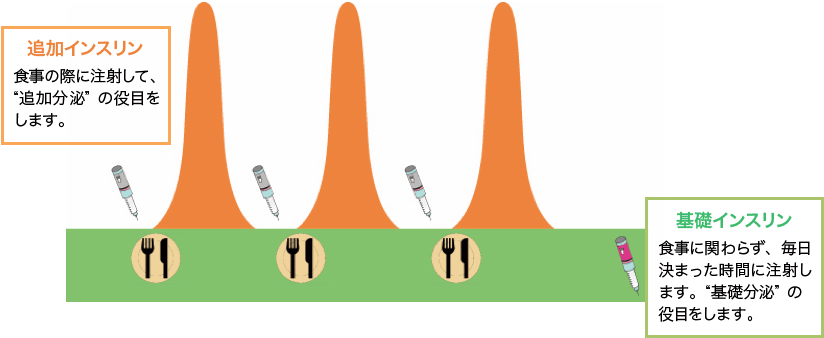
糖尿病でない人のインスリン分泌には、1日を通して分泌される「基礎分泌」と、食べものを食べたときに分泌される「追加分泌」があります。インスリンが分泌できない1型糖尿病患者さんのインスリン治療は、これら基礎分泌と追加分泌をインスリンの注射薬で補う「強化インスリン療法」が基本です。強化インスリン療法におけるインスリンの注射の方法は、一般的にはペン型の注入器でインスリン製剤を皮下に注射する「頻回注射法」(図1)や、インスリンポンプという器械でインスリンを補う「持続皮下インスリン注入法」があります。
(1)頻回注射法
2種類のインスリン製剤を使い分けます。「基礎分泌」を補う「基礎インスリン」(持効型インスリンや中間型インスリン)を1日1~2回注射します。それに加えてに「追加分泌」を補うための追加インスリン(超速効型インスリンや速効型インスリン)を各食事の前に注射します。
図1:頻回注射法の例
(2)持続皮下インスリン注入法
超速効型インスリン製剤をインスリンポンプにセットし、あらかじめ設定した速度でインスリンをポンプから皮下へ持続的に注入することによって「基礎分泌」を補います。また、ポンプのボタン操作で食事の前にインスリンを追加で注入し、「追加分泌」を補うことができます。皮膚に留置するカニューレは2~3日に1回の交換が必要です。
基礎インスリンは30分毎に注入量を変更できるため、低血糖の起こりやすい時間帯は少なく、血糖値が上昇しやすい時間帯は多くするなど、1日の中で変化をつけた設定ができます。追加インスリンも注入量が細かく調節ができ、さらに注入速度も設定できます(図2)。その他にも運動時の一時的なインスリンの減量や、これから食べる食事のカーボ数を入力すると適正なインスリン量を計算してくれる機能など、多くの機能が備わっています。
図2:インスリンポンプのインスリン注入例
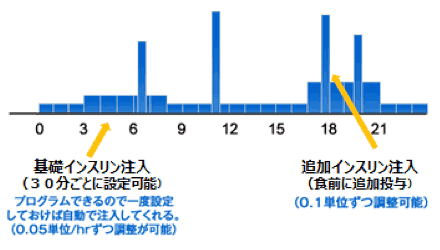
画像提供:日本メドトロニック
さらに最新型のインスリンポンプは、持続的に血糖測定を行うセンサーと連携しています(図3)。そのため、インスリンポンプの機械にリアルタイムの血糖値を表示することが可能で、高血糖や低血糖時のアラーム機能ももっています。
図3:持続血糖測定器と連携したインスリンポンプ
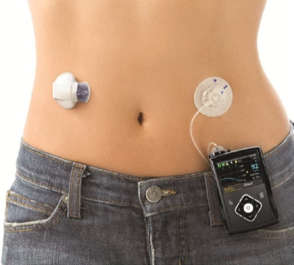
画像提供:日本メドトロニック
現在、持続血糖測定センサーと連携したインスリンポンプに血糖値に応じて自動的にインスリン投与量を調節するコンピューターが内蔵された機器や、さらに低血糖時に血糖を上げるグルカゴンも投与できる機器などが開発中です。将来的には使用できるようになる可能性があります。働きが悪くなった膵臓の役割を補うという意味で、「人工膵臓」とも呼ばれています。
インスリンポンプについては、
- 糖尿病とお金のはなし:インスリンポンプ治療をしている方の場合(例)
- 糖尿病とお金のはなし:インスリンポンプ治療に関連する医療費(解説)
- 糖尿病とうまくつきあっていくために:事例2インスリンポンプを導入して血糖コントロールが安定した1方糖尿病の30代女性のBさん
1型糖尿病の食事
食べてはいけない物はありません。基本的には常識の範囲で、なんでも食べて大丈夫です。その人ごとに生活スタイルやインスリン治療法が異なるので、日頃の食事について主治医や管理栄養士とよく話し合っておくことが大切です。肥満のある方では、適正な体重に近づけるような食事療法をすることが望ましいです。
食後の血糖値の上昇は炭水化物が大きくかかわります。そのため、食事の炭水化物量に合わせてインスリンの量を調節する方法や、逆にインスリン治療に合わせて食事の炭水化物の量を調節する方法があり、「カーボ(炭水化物)カウント」と呼ばれています。カーボカウントを行うことで、血糖値が安定しやすくなります。(糖尿病の食事のはなし・カーボカウント)
1型糖尿病の運動
1型糖尿病の方は、重い合併症がなく、血糖値が落ち着いていれば、どんな運動をすることも可能です。実際に、プロの野球選手やサッカー選手として活躍する1型糖尿病の方もいます。
運動する際の注意としては、インスリン療法や補食を調整し、低血糖に気を付けましょう。
具体的には、体育の授業や長時間にわたる運動の前にはおにぎりやビスケットなどの補食(間食)をとったり、運動前後のインスリンをいつもよりも数単位減らして注射をしたりします。
どのような方法が良いか、主治医の先生とあらかじめ相談し、準備しておきましょう。
運動をする時の注意点については、糖尿病の運動のはなし:運動で気を付けることを参照してください。
1型糖尿病の先端治療
(1)膵臓移植
膵臓移植はドナーから提供された膵臓を糖尿病の方に移植する方法ですが、大きな手術になるため、一般的には膵臓単独移植ではなく、腎不全を伴う方に膵腎同時移植という形で行われています。
(2)膵島移植
膵島移植は膵臓の中のインスリンを作る細胞を含む膵島という部分だけを分離して、点滴を通して患者の肝臓に移植する方法です。こちらの方が移植を受ける方の負担ははるかに少なくなります。
どちらの方法も、成功すればからだの中で再びインスリンを作ることができるようになるため、重度の高血糖や低血糖から開放され、インスリン注射による治療を中止できる可能性があります。一方で、他人の臓器を使用するため、移植後は拒絶反応をおさえるための免疫抑制療法が必要になります。
日本では、これまで1997年の「臓器の移植に関する法律」の施行後、2014年末までの脳死下での膵臓の臓器提供は208例でした。また、膵島移植は2014年までに18症例で施行されています。
研究段階にある1型糖尿病治療
(1)再生医療
自分自身の細胞を使ってからだのあらゆる細胞や組織になることができるiPS細胞(アイピーエスさいぼう)などからインスリンを分泌するβ細胞を作ろうという研究が行われています。この技術が確立すれば、膵臓提供者(ドナー)の有無に関わらず膵島移植ができることが期待されます。
(2)免疫療法
1型糖尿病の原因である「自己免疫」をおさえる治療法の開発が行われています。将来開発がうまくいけば自己免疫によるβ細胞の破壊を止められたり、膵島移植や再生医療の成績を向上させたりすることもでき、根治への第一歩となる可能性を秘めています。
参考文献
- 糖尿病診療ガイドライン2019: 編・著 日本糖尿病学会
- 本邦膵移植症例登録報告 (2015) 『移植』 vol.50, No2・3 179―185頁
- 膵島移植症例登録報告 (2015)『移植』 vol.50, No2・3 186―190頁