トップページ > 一般の方へ > 治療のはなし > 糖尿病の運動のはなし
糖尿病の運動のはなし
2015年10月27日掲載2016年6月8日改定版掲載

運動には、私たちの健康寿命(注)をのばすために、他には替えがたい効果があります。
からだを動かすことで、糖尿病だけでなく肥満や生活習慣病、循環器疾患やがん、加齢に伴う生活機能の低下、認知症などのリスクを下げることができると言われています。
運動は、ウォーキングやジョギングなどの有酸素運動とレジスタンス(筋力)トレーニングに分けられます。また、日常生活での活動量を上げることも大切です。
ここでは、糖尿病と運動についてお話します。
まずは、無理せず自分にできる運動を考えてみましょう!
注:健康寿命...健康上の問題で日常生活が制限されることなく生活できる期間
健康日本21(第2次)の推進に関する参考資料 より
目次
血糖値に対する運動の効果について
有酸素運動により筋肉への血流が増えると、ブドウ糖がどんどん細胞の中に取り込まれ、インスリンの効果が高まり、血糖値は低下します。また、筋力トレーニングによって筋肉が増えることでも、インスリンの効果が高まり、血糖値は下がりやすくなります(これを、インスリン抵抗性の改善といいます)。ただし、運動をやめてしまうとその効果は3日程度で失われていきます。
『継続は力なり』です。
一方、強度の高い激しい運動は、からだが動くためにエネルギーを補充しようとして、アドレナリンなどのカテコラミンやグルカゴンという血糖値を上げるホルモンの分泌を増やし、一時的に血糖値が高くなることがあります。
また、血圧を上げてしまうような高い強度の筋力トレーニングは、心臓や腎臓に負担がかかり、かえって害になります。やみくもにたくさん運動をすればよいというわけではありませんので注意が必要です。
それでは、どのような運動が効果的なのでしょうか。
どんな運動がいいの?
インスリンの効果を高めて血糖値を下げる運動には、有酸素運動と、筋力トレーニングがあります。
一般的に、中等度の強度(ややきついと感じるくらい)の有酸素運動が勧められています。筋肉量を増加し、筋力を増強する筋力トレーニングも、同様に効果があると言われています。最近の研究では、有酸素運動と筋力トレーニングを組み合わせることによって、より良い治療効果が生まれることが明らかとなりました。
今まで習慣がなかったのに、激しい運動を急に始めると、思わぬからだの不調が生じます。ストレッチや準備体操を十分に行い、最初は軽い運動から、少しずつ強度をあげていきましょう。
合併症やほかのご病気をお持ちの方は、事前に担当の先生と相談しましょう。また、リハビリテーション科の医師や理学療法士は、こうした合併症のある方にも、ない方に対してもそれぞれの方に適した運動療法を考えてくれます。
太極拳やヨガなどのゆっくりした動きをベースにした運動でも、正しく行うと、安全かつ効果的な運動療法になると報告されています。
膝関節痛や腰痛をお持ちの患者さんは、荷重による負担の少ない水中運動や椅子に座ってできる運動がよいでしょう。糖尿病の方ご自身が「好きで、楽しく、続けられる運動」を見つけましょう。
有酸素運動

ウォーキングやジョギング、水泳などの全身運動です。
歩行では、1回15から30分間、1日2回。日常生活での歩行と合わせると、歩行での運動療法は一日1万歩程度が目安です。
ウォーキングの例
背筋をのばして、やや大股で、膝を伸ばして踵(かかと)から着地しましょう。軽く腕を振って、少し汗ばむ程度がいいでしょう。
筋力トレーニング
足や腰、背中の大きな筋肉を中心に、全身の筋肉を使って週2から3回の筋トレーニング(1セット10回程度)を行うことが推奨されます。しかし、糖尿病の状態が悪い方やご高齢の方が、血圧が上がるような強度の高い筋力トレーニングを行うと、かえって血管や心臓の負担になることがあります。どのくらいの強度が適切か、運動を始める前に必ず担当の先生に相談しましょう。
ふくらはぎ筋力トレーニングの例
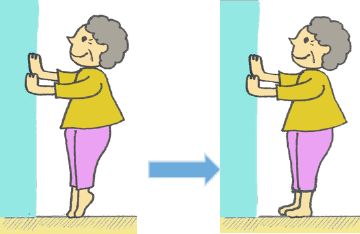
壁などに手をついて、両足で立った状態で踵(かかと)を上げて、
ゆっくり踵をおろします。
1日の回数の目安10から20回(出来る範囲で)×2から3セット
具体的な有酸素運動・筋力トレーニングのご紹介
運動のポイント
運動の強さ(強度)
- ややきついと感じる程度が良いと言われています。
- 脈拍数(1分間に何回心臓が拍動するか)は、運動の強度の目安になります。
軽い運動では脈拍数は少し上がる
激しい運動では脈拍数は大きく上がる
と言われています。
自分の脈拍数を測りながら運動するとよいでしょう。
脈拍数の目安は、次の式で求めることができます。
(220-年齢)×0.5=運動の時に目安にする脈拍数(回/分) - 糖尿病の神経障害がある、高齢者、循環器系のご病気のある方は、脈拍数をもとに運動強度を決定できないことがあります。その場合は、担当医へ相談しましょう。
運動の頻度
- 少なくとも週3日、できれば毎日やりましょう。
- 1回につき20から60分、1週間に150分以上行うことが推奨されています。
運動の時間帯
- 1日の間で、いつ行っても構いません。
- 食後に血糖値が高くなるような方は、食後1~2時間頃に運動を行うとよいでしょう。
- 1型糖尿病の方、血糖値を下げる薬を使っている方は、低血糖にならない時間帯を選びましょう。
便利なもの
- 歩数計は、日常生活の運動量の目安となります。
- 脈拍数や運動強度、エネルギー消費量などをモニタリングすることができるスマートフォンのアプリケーションもあります。
高齢の方の運動
高齢の方にとって、定期的な身体活動や歩行などの運動は、血糖値に対する効果だけでなく、大血管障害の予防、認知症の予防、ねたきりの予防などの健康寿命を延ばすのによい効果があります。
家事、買い物や散歩、ラジオ体操などを行い日常の身体活動を増やしましょう。また、軽いジョギング、ラジオ体操、自転車、水泳など全身を使った有酸素運動を無理のない範囲で行いましょう。軽い筋力トレーニングも有効です。
合併症をお持ちの方は、主治医と相談して行いましょう。(次項参照)
運動で気をつけること
食事療法と運動療法は2つをセットで考えるようにしましょう
運動することによって食欲が増し、たくさん食べてしまうと糖尿病の状態を悪化させることになりかねません。また、食事療法をきちんと行わなければ運動療法の効果は不十分となります。運動療法は食事療法を補助し、2つを合わせることで治療効果が高まります。
低血糖を予防します
インスリンやSU薬を用いている人は低血糖に注意が必要です。運動をする時は低血糖の症状に注意し、ブドウ糖や軽食を準備しておきましょう。(低血糖)
1型糖尿病の方では、血糖値をこまめに測ります。また必要に応じて補食をします。
適切な靴を準備します
糖尿病の方は、足を大事にすることが特に大切です。運動の時は、足に合った履き慣れた靴を使いましょう。運動の前と後で、しっかり足の観察をすることも大切です。(フットケア)
運動をする前には準備体操をしましょう
中等度(ややきついと感じる程度)以上の運動療法を行う際には準備運動、整理運動をしましょう。また、夏の炎天下や冬の寒冷時に無理をして運動することは避けましょう。屋外で運動ができない場合は、屋内でできる運動を行うようにしましょう。運動中は、こまめに水分補給をし、脱水にならないようにすることも大切です。
運動を禁止する、あるいは制限した方がよい状況
糖尿病のある方は、運動をはじめる前に主治医に相談しましょう。
合併症をお持ちの方や、血糖のコントロールが不十分な方では、運動を控えた方がよい時があります。
運動を禁止、または制限した方がよい状況
- 血糖値が高いとき 空腹時血糖≧250mg/dL
- 脱水のある時、ケトーシス(急性合併症のはなし)
- 感染症があるとき
- 自律神経障害が進んでいるとき
- 網膜症が進んでいるとき、眼底出血があるとき
- 腎臓の病気が進んでいるとき
- 足に進行した潰瘍、壊疽(えそ)があるとき
- 重い心臓病(心筋梗塞など)、肺の病気があるとき
- 骨、関節の病気をお持ちの方
注:以上に当てはまる方でも、状態や時期によってできる運動があります。日常生活の身体活動量を可能な限り低下させないようにしましょう。主治医とよく相談してください。
日常生活の身体活動量を増やそう
ちょっとした工夫が大切です

毎日仕事で忙しい方、家事でまとまった時間が取れない方、運動をしたいと思っても、なかなか難しいことが多いと思います。そのような方は、毎日の身体活動量を少しだけ増やすことからはじめてみましょう。日常生活動作(通勤・通学、掃除・洗濯、買い物など)で消費されるエネルギー量はNEAT(non exercise activity thermogenesis: ニート)と呼ばれています。
例えば、「階段をのぼる」動作はふつうに歩く動作よりかなり強度の高い身体活動になります。エスカレーターやエレベーターを使わずに、自分の足で階段の「のぼり・くだり」をすることはよい「運動」になります。NEATを高めることによって肥満が改善するといわれています。
ジムや運動場に行かなくても、毎日の少しの工夫で身体活動を増やすことができます。ご自分でできそうな方法を考えてみましょう。
日常生活で身体活動を増やすヒントのご紹介
参考文献
- 日本糖尿病学会 編著:糖尿病診療ガイドライン2019. 南江堂, 2019
- 日本糖尿病学会 編著:糖尿病治療ガイド2020-2021. 文光堂, 2020
- 日本糖尿病学会 編・著 糖尿病専門医研修ガイドブック 改訂第8版 診断と治療社 2020
- Coldlberg SR et al. Physical Activity/Exercise and Diabetes: A Position Statement of the American Diabetes Association. Diabetes Care 2016;39(11):2065–2079